乳がんとは?
乳がんは、乳腺組織にできる悪性腫瘍のことです。
乳がんは、自分で見つけられる「唯一のがん」であり、早期であれば「治癒できるがん」です。日頃から乳房のセルフチェックや定期的な乳がん検診の受診により、早期発見に努めましょう。
当院では日本乳癌学会認定の乳腺専門医の院長だけでなく、検査技師・スタッフも全て女性です。安心して診察・検査をお受けいただけます。
乳房にしこり・痛み・腫れ・乳頭分泌などの症状がある方はもちろん、乳がん検診で精密検査を勧められた方、乳がん診断後のフォロー治療が必要な方など、お気軽に当院までご相談ください。
乳がんの疫学
日本人はこれまで欧米人と比べて、乳がんの発症が少ないとされていましたが、近年の食生活の欧米化・生活習慣の変化に伴って、ここ20年間は女性のがん罹患数(新たに診断されること)の第一位となっており、罹患数は右肩上がりで増え続けています。2019年には約9.7万人と報告され、今や女性の約9人に1人は生涯のうちに乳がんに罹患する時代となっています*1。
*1(参考)部位別がん罹患数(2019年)| 国立がん研究センターがん情報サービス「がん統計」(全国がん登録)
https://ganjoho.jp/reg_stat/statistics/stat/cancer/14_breast.html#anchor1
年齢別でみると、40代・50代での発症が特に多いですが、20代から高齢者まで成人女性であれば、どなたでも発症する可能性はあります。
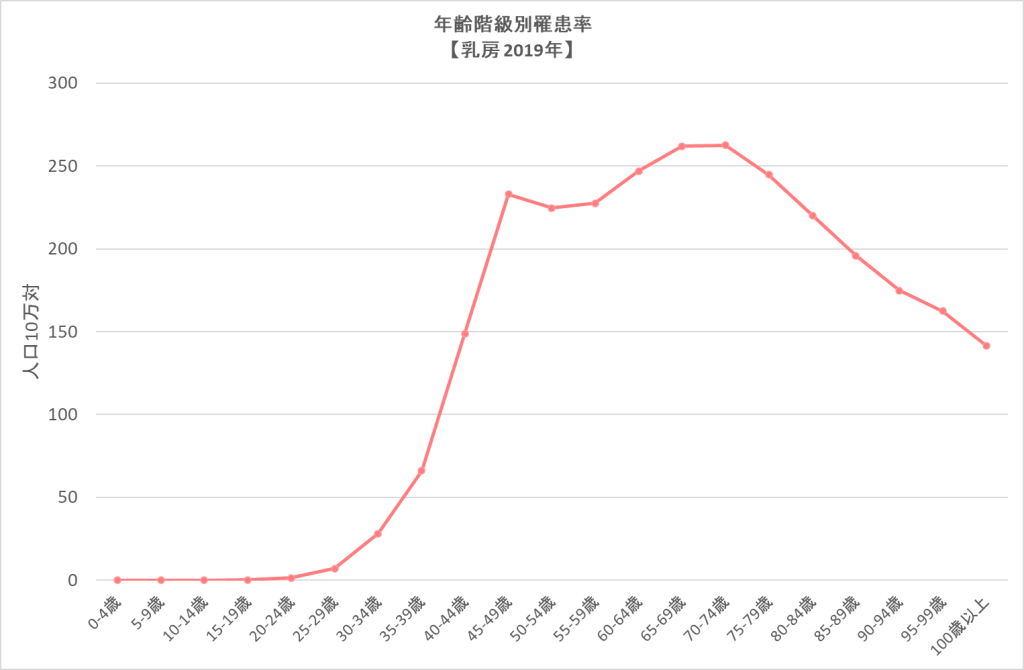
(グラフ)年齢階級別乳がん罹患率2019年|国立がん研究センターがん情報サービス「がん統計」(全国がん登録)
https://ganjoho.jp/reg_stat/statistics/data/dl/index.html#anchor2
乳がんの種類
乳がんには、がん細胞の広がり具合から2種類に分けられます。
非浸潤がん
がん細胞が乳管・乳腺小葉に留まっている状態で、「早期がん」に分類されます。この段階で発見・治療開始できれば、多くのケースで治癒が可能です。この段階のがんは自覚症状に乏しいのですが、近年では乳がん検診(マンモグラフィ検査)によって発見されることが増えています。
欧米諸国では乳がんで死亡する人が減少傾向にあり、その要因に「がん検診の受診率の高さ」があると考えられています。
浸潤がん
がん細胞が増殖して、乳管・乳腺小葉の周囲まで広がった状態です。
浸潤がんの多くは「浸潤性乳管がん」ですが、ほかに「特殊型がん」として、浸潤性小葉がん、粘液がんなどがあり、浸潤がんの約10%と報告されています。
乳がんの症状
早期の乳がんでは、あまり自覚症状はありません。
しかし、がんが進行していくと、次のような症状がみられます。
- しこり
発見のきっかけとして、一番多い症状です。良性のしこりと比べて、乳がんのしこりでは硬かったり動きにくかったりする傾向があります。 - 湿疹・ただれ
乳頭・乳輪に起こることがあります。 - 乳頭分泌
乳頭から、血が混じっているような褐色や血液のような分泌物が出ることがあります。 - 乳房の凹み
皮膚の下にがんが根を張ることで、乳房の皮膚に「えくぼ」のようなへこみができます。 - 赤み・腫れ・熱感・痛み
- 左右の乳房の形が非対称
乳房の内部に乳がんなどの腫瘤ができると、左右で乳房の形が異なってきます。 - 脇の下にしこり・腫れなどができる
乳がんが脇の下にあるリンパ節に転移すると、脇の下に腫れ・しこり・しびれが起こります。
上記の症状は、乳がん以外の良性疾患(乳腺症など)でもよく認められる症状です。しかし、乳がんとの鑑別のため、気になる症状が現れたら自己判断せずに、乳腺外科できちんと検査しましょう。
乳がんの原因
今のところ乳がんの詳しい原因は明らかになっていませんが、これまでの研究から乳がんの発症には「生活習慣」「女性ホルモン(エストロゲン)」が関連していると考えられています。
次のようなことが発症リスクを高める要因として、挙げられます。
生活習慣の変化
近年、乳がん患者さんの増加背景には、食生活やライフスタイルなど生活習慣の変化が影響していると考えられています。
- 閉経後に、体重が大幅に増えた(肥満)
- 過度の飲酒習慣がある
- 喫煙習慣
女性ホルモンの影響
- 低年齢で初経を迎えた
- 閉経年齢が遅かった
- 出産や授乳経験がない
- 初産年齢が遅かった
- 女性ホルモン補充治療(ピルの服用など)の経験がある
上記のようなケースは、エストロゲンの過剰分泌に繋がるので、乳がん発症リスクを高めます。
- 一親等(親・子ども)に乳がんの家族歴がある
- 増殖性の良性乳腺疾患の既往がある
乳がん家族歴のない方と比べて、一親等以内に家族歴のある方では発症リスクが高くなるとした海外の報告があります。さらに、これまでの研究から、遺伝的に乳がん・卵巣がんの発症リスクの高い家系の方(遺伝性乳がん卵巣がん症候群:HBOC)がいることも分かっています。
また、良性乳腺疾患でも、増殖性病変がある場合には発症リスクの増加が報告されています*2。
*2(参考)BQ12 良性乳腺疾患は乳癌発症リスクを増加させるか?|乳癌診療ガイドライン2022年版
https://jbcs.xsrv.jp/guideline/2022/e_index/bq12/
乳がんの検査・診断
問診・視診・触診
初潮年齢、月経周期、妊娠・出産歴、既往症、ご家族の病気の有無などについて、詳しくお伺いします。
また、医師が乳房に直接触れ、しこり、乳房の皮膚異常、乳頭からの分泌物、脇の下のリンパ節の腫れの有無などを確認します。
超音波検査(エコー検査)
乳房に超音波を当てて撮影する検査で、しこりの形状・輪郭から良性/悪性を推測します。
超音波検査では痛みの心配はありません。乳腺が発達している40歳未満の方、妊娠中の方には、超音波検査が推奨されています。
また、正常な乳腺組織が多い高濃度乳房(デンスブレスト)の方では、マンモグラフィ検査と併用することで、乳がんの早期発見に繋がります。
(図)超音波検査(エコー検査)のイメージ
マンモグラフィ検査
マンモグラフィ検査とは、乳房専用のX線検査(レントゲン検査)です。機械で乳房を圧迫して撮影するため、人によっては痛みを感じる場合もあります。
マンモグラフィ検査では、「しこりの有無」だけでなく、しこりに触れるほど大きくない初期乳がんでみられる「乳房内の石灰化」*3も確認できるので、乳がんの早期発見に非常に重要な検査と位置付けられています。
*3(参考)乳房の石灰化:乳腺にカルシウムが沈着することはよくあります。多くは良性なので問題ありませんが、一部の石灰化は「がんの初期症状」の可能性があるため、進行する前に存在を発見することは非常に重要です。
また、40歳以上のマンモグラフィ検査の実施によって乳がんの死亡率を減少させる効果が世界的にも認められています*4。
*4(参考)総説1 乳がん検診とブレスト・アウェアネス|乳癌診療ガイドライン2022年版
https://jbcs.xsrv.jp/guideline/2022/k_index/s1/
ただし、乳腺が発達している40歳未満の女性や乳腺密度の濃い「高濃度乳房(デンスブレスト)」の方は、マンモグラフィ検査では乳房全体が白く写ってしまい、病変の精査が難しいことがあります。
当院では、乳腺専門の女性放射線技師(検診マンモグラフィA認定取得技師)が撮影を行っています。痛くなりにくい優しい設計のマンモグラフィ検査装置を導入しています。
(図)マンモグラフィ検査のイメージ
病理組織検査(針生検/吸引式乳腺組織生検)
視触診および画像検査の結果から、乳がんの疑いや精密検査が必要と判断された場合には、針生検などによる病理組織検査(組織診)を行います。
針生検では、乳腺のしこりを専用の針で刺して組織を採取し、顕微鏡で良性/悪性を調べます。局所麻酔を使用するので、痛みは軽微です。
また、診断が難しいようなしこり、乳房内の非常に小さい石灰化・しこりに対しては、針生検よりも太い針で吸引しながら組織採取を行う「吸引式乳腺組織生検」を実施することがあります。
大阪市乳がん検診(マンモグラフィ)
当院では、令和5年(2023年)1月より『大阪市乳がん検診(マンモグラフィ)』を受けていただけるようになりました。対象は大阪市に住民票があり、年度末までに40歳以上となる女性です(2年に1回受診可能)。
費用は1回1,500円、市からの無料クーポン持参の方は無料となります。
乳がんの治療
乳がんの治療法には手術療法、放射線治療、薬物療法があります。
病期(ステージ:進行具合)、がんの性質(サブタイプ)に加え、患者さんの全身状態・年齢・希望などを考慮して、担当医と患者さんの話し合いの元、治療法を決定します。
乳がんの病期(ステージ)
乳がんの進行具合は、「病期(ステージ)」として表します。
主にしこりの大きさ、リンパ節への転移状況、他の臓器への転移から判定されます。
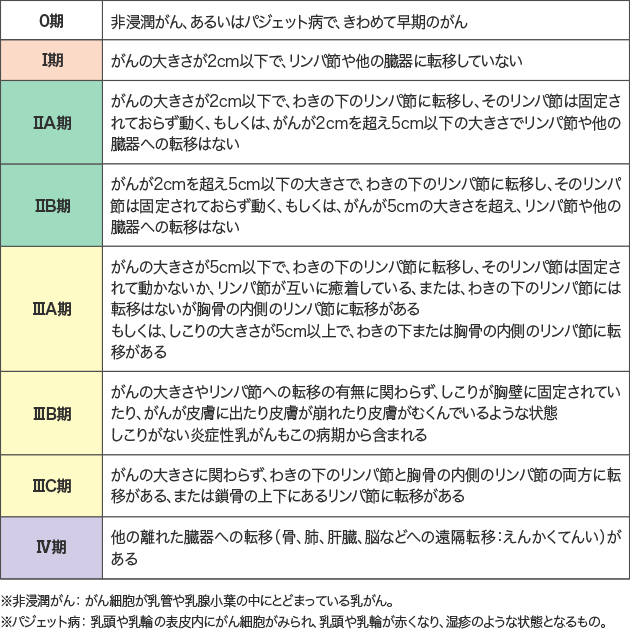
(画像引用)乳がんの病期|国立がん研究センターがん情報サービス
https://ganjoho.jp/public/cancer/breast/treatment.html
乳がんのサブタイプ
がん細胞の持つ特徴から分類する方法で、病理検査でがん細胞表面のタンパク質を調べて判定します。
がん増殖に関わる「女性ホルモンの受容体」や、がん細胞の増殖を促すたんぱく質「HER2(ハーツー)」の有無、細胞の増殖能力の指標となるタンパク質「Ki67(ケーアイ67)」の保有量の組み合わせから、サブタイプを分類します。
タイプによって、がん細胞の増殖力の強さ、再発リスク、薬への反応性が異なることが分かっているため、薬物療法での薬剤の選択の参考になります。
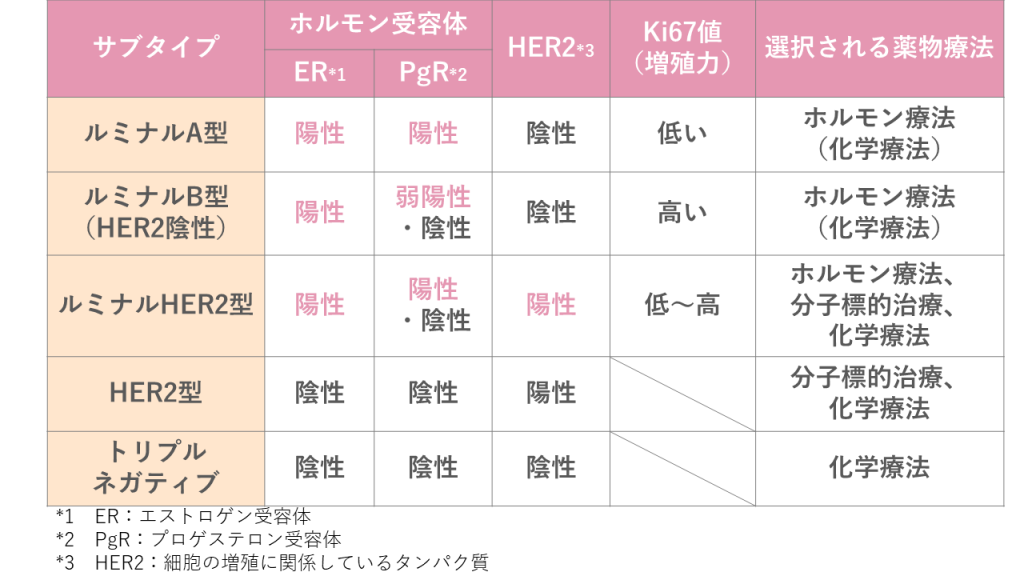
(表)乳がんのサブタイプ分類
がん治療の流れ
一般的に、がん治療では次のような流れで進めていきます。
- 乳がんの確定診断
- 治療計画
- (術前薬物療法)
- 外科的手術
- 術後治療(放射線治療法・薬物療法など)
- 経過観察
当院では、主に手術後の経過観察や内分泌療法(ホルモン療法)など、診断後のフォローアップに対応しております。
なお、当院は大阪公立大学医学部附属病院と連携していますので、乳がんの診断が出た方、手術が必要と判断された場合など、必要に応じてご紹介しております。また、大阪公立大学医学部附属病院以外の病院についても、患者様の希望に応じてご紹介しております。
外科的手術
乳がん治療で実施される手術には、腫瘍と周囲の正常乳腺を含めて部分的に切除する「部分切除」と、全乳房を切除する「全摘術・乳頭乳輪温存乳房切除術」に分けられます。
※必要に応じて、大阪公立大学医学部附属病院など提携病院をご紹介します。
乳房部分切除術
乳房部分切除術は、腫瘍と周囲の正常乳腺の一部を切除するので、乳房の温存が可能です。部分切除術の適応条件について明確なものはないので、担当医とよく相談することが重要です。
ただし、しこりが大きい場合には、術前薬物療法を行って腫瘍を小さくしてから手術を実施することもあります。また、切除範囲が広くなるので乳房の変形が大きくなるリスクもあります。再発予防のため、通常術後に「放射線療法」が必要となります。
しっかり「がん」を切除できていれば、全摘術と予後(病気の経過・見通し)の差はないとされています。
乳房全切除術(全摘術)
乳頭・乳輪を含めて、全乳房を切除する方法です。
「乳がんが広範囲に広がっている」または「多発性(しこりが複数存在する場合)である」場合で、部分切除すると大きな変形が予想できるケースが適応となります。術後の放射線治療を避けたい方にも適応となります。
乳頭乳輪温存乳房切除
乳頭・乳輪および皮膚を残して、乳腺のみを切除する方法です。術後に乳房再建を実施すると、優れた整容性(姿・形を整えること)が期待できます。
ただし、腫瘍が乳頭・乳輪、皮膚に近い方では適応外となります。
腋窩リンパ節郭清(えきかりんぱせつかくせい)
腋窩リンパ節郭清とは、脇の下のリンパ節に転移したがん細胞を切除する治療です。ただし、術後の合併症・副作用として、脇のリンパ液の貯留、脇の感覚異常、腕のむくみなどが引き起こされることがあります。
そのため、術前検査で腋窩リンパ節に転移がないと判断した場合には、まず「センチネルリンパ節生検」を実施します。生検後の病理検査でセンチネルリンパ節へのがん転移が確認できた場合には、がんの切除手術と共に、リンパ節を切除する「腋窩リンパ節郭清」を行います。病理検査でセンチネルリンパ節への転移がない場合、あっても2mm以下と微小な場合、2mmを越えても一定の条件を満たす場合には、腋窩リンパ節郭清は行いません。
- センチネルリンパ節生検
センチネルリンパ節とは、乳房内から出た乳がん細胞が最初にたどり着く部位なので、この部位にがん細胞がなければ、それ以外のリンパ節にも転移がないと考えられています。通常、生検は乳房手術の際に行われ、しこりの近くに微量の放射性同位元素を注射する方法や蛍光色素と赤外線カメラを用いる方法などから、センチネルリンパ節を探し出します。見つけたリンパ節を摘出し、顕微鏡で転移の有無を確認します。
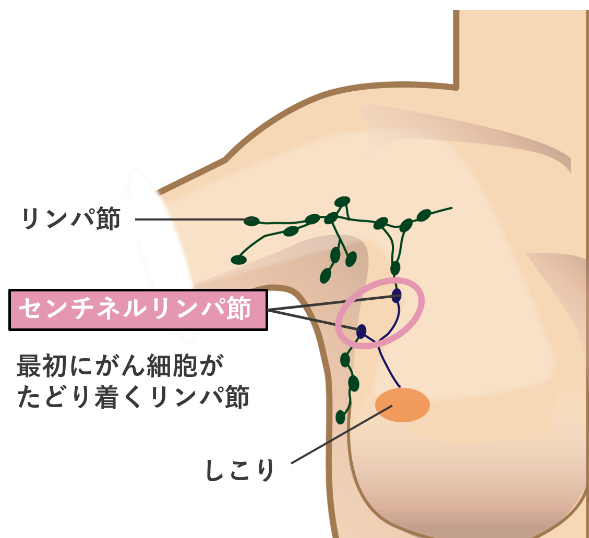
(図)センチネルリンパ節
放射線治療
放射線治療は、高エネルギーのX線を照射して、がん細胞を死滅させたり小さくしたりする治療法です。術後の乳がん再発予防のため、部分切除術後では残った乳房や乳房周囲のリンパ節に、全摘術後では胸全体と鎖骨の上部分に対して照射します。また、骨・脳へ転移した場合に症状緩和のため照射することがあります。
通常、1日1回、週5日のサイクルで、約4~6週間かけて照射します。
※必要に応じて、大阪公立大学医学部附属病院など提携病院をご紹介します。
【起こり得る主な副作用】
- 照射した部分に日焼けしたような赤み、かゆみ、ヒリヒリ感、水ぶくれなど
※治療終了と共に改善していき、2週間ほどで回復します。 - 乳汁を作る機能の喪失
※放射線照射をしていない側の乳房では、通常通り授乳可能です。
薬物療法
乳がんに対する薬物療法として、内分泌療法(ホルモン療法)、化学療法、分子標的療法などいくつか種類があります。
また、薬物療法と言っても、「再発予防」「術前にがんを小さくする」「手術が困難なケースの延命や症状緩和」など実施目的は様々で、病期・サブタイプの分類・リスクに応じて、お薬を選択します。
内分泌療法(ホルモン療法)
ホルモン受容体が陽性の乳がん(ルミナルタイプ)では、女性ホルモンの影響によりがん細胞が増殖することが確認されています。進行抑制や再発予防として、女性ホルモンの刺激を抑える内分泌療法(ホルモン療法)を実施します。
分子標的療法
がん増殖や免疫に関わるタンパク質、血管などを標的に、がんを攻撃するお薬です。サブタイプ分類で「HER2」が陽性の場合には、HER2を標的とする分子標的薬を使用します。
化学療法
化学療法とは、がん細胞を直接攻撃する薬剤「抗がん剤(細胞障害性抗がん薬)」を用いて行う治療です。手術や放射線治療は「局所に対する治療法」であるのに対し、化学療法では、注射・内服薬などによって投与された薬剤が血流に乗って全身を巡るので、広がったがん細胞に効果を発揮する「全身治療」となります。
主に再発防止・病気の進行抑制のために行いますが、手術前に腫瘍の縮小や化学療法の効果判定のために実施することもあります(術前化学療法)。
なお、抗がん剤はがん細胞だけでなく、正常な細胞に対しても作用するため、副作用が起こることがあります。
【起こり得る主な副作用】
脱毛、全身倦怠感(だるく感じる)、神経障害、吐き気、発熱など
乳がんセルフチェック(自己触診)のすすめ
乳がんは、自分で気づくことのできる「唯一のがん」です。
乳がんの症状は乳房に現れるため、日頃からご自身の乳房の状態をチェックして、「乳がん症状がない状態」を知っておくことが大切です。そして、気になる症状に気づいたら、すみやかに乳腺外科を受診ください。
乳がんは早期発見・早期治療開始によって、治癒が期待できる「がん」です。
【自己触診に適した時期】
月経が終わってから1週間後くらいが、おすすめです。女性ホルモンの影響が一番少なく、乳腺の張りが抑えられています。閉経後の方は、毎月、日にちを決めて行うと良いでしょう。

(図)乳がんのセルフチェック(自己触診)の手順
院長からのひとこと
乳がんは早期発見できれば、治るがんになります。そのため積極的な検診受診が望まれます。
当院は,日本乳癌学会の乳腺専門医が質の高い診断・治療を行っています。
国内有数の乳がん診療拠点である大阪公立大学病院とも強い連携を図っており、最先端の治療を安心して受けることができます。



